
Desde que la pandemia llegó a Costa Rica, Manuel Agüero, coordinador del Proyecto VIH de la Iglesia Luterana en el país, empieza y termina sus días revisando un chat de WhatsApp con 150 personas con VIH. Agüero creó el grupo para brindar información y soporte emocional a quienes, en medio de las restricciones por la emergencia sanitaria, enfrentan dificultades para conseguir fármacos antirretrovirales, los medicamentos que necesitan para vivir.
Cuando el virus del VIH ingresa al cuerpo, invade los glóbulos blancos, los destruye y se multiplica. Esto debilita nuestras defensas, y cuando pacientes con VIH desarrollan síntomas y la infección evoluciona, pueden presentar la enfermedad del Sida, la etapa más avanzada del virus.
Por eso los antirretrovirales son tan importantes. No solo son capaces de desacelerar el avance del virus del VIH, sino que reducen las posibilidades de contraer una infección y de transmitirlo.
Desde el 6 de marzo, cuando se detectó el primer caso de COVID-19 en Costa Rica, decenas de pacientes con VIH viven con la angustia de estar corriendo un riesgo mayor contra su voluntad. La terapia del VIH implica tomar una combinación de medicamentos a diario y a una hora determinada. No hacerlo es correr el riesgo de que el virus se vuelva a replicar.
Sin embargo, tan solo 1,3 millones de las 2,1 millones de personas que fueron diagnosticadas como seropositivas en América Latina, tienen acceso a tratamiento. Esta situación se está agravando por la pandemia del COVID-19, según la investigación periodística realizada por PODER y Salud con Lupa, en alianza con medios de la región.
¿Qué ocurre en Costa Rica? Lo analizamos en este reportaje, publicado en conjunto entre La Data Cuenta, La Voz de Guanacaste e Interferencia de Radioemisoras UCR.
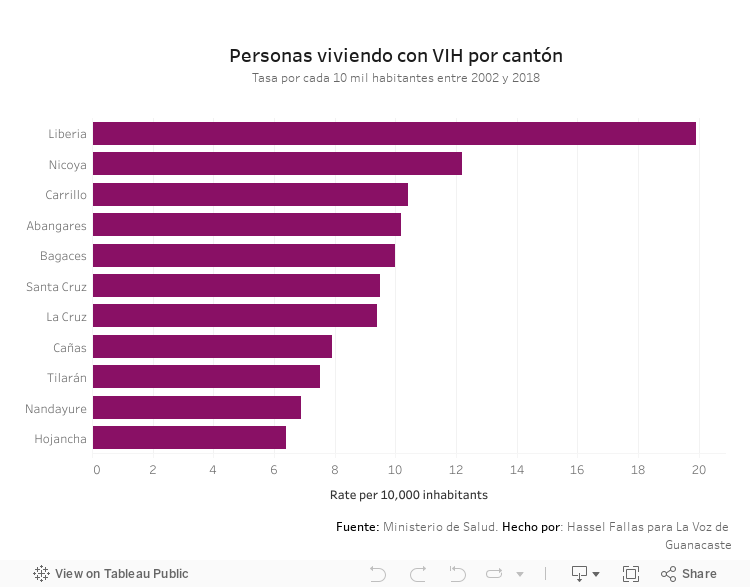
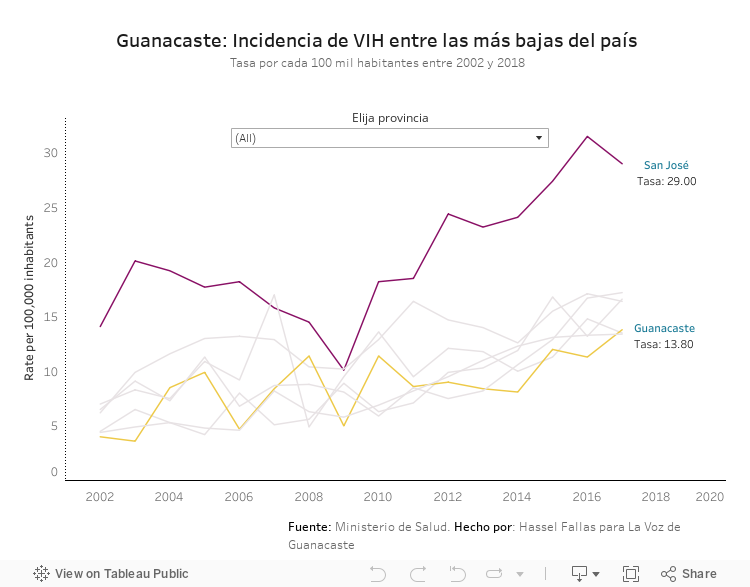
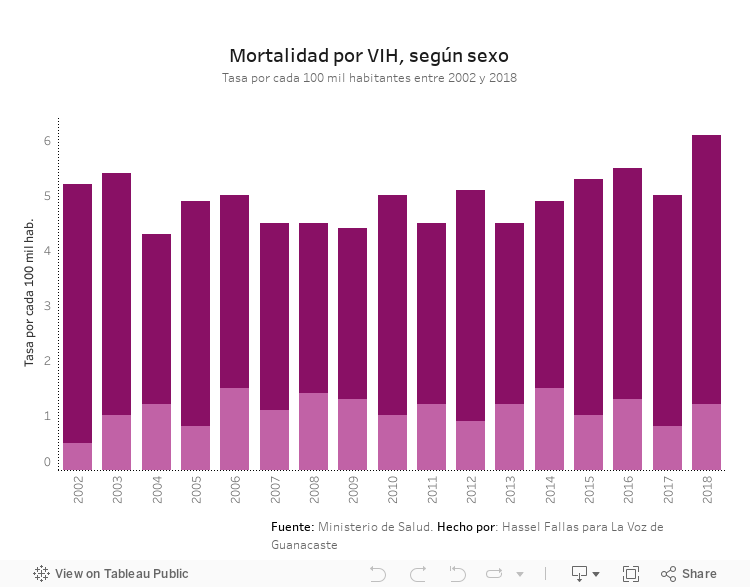
En Costa Rica hay 11.076 personas diagnosticadas con VIH, según datos al 2019 del Ministerio de Salud.
El 85% de ellas recibe su tratamiento en la Caja Costarricense del Seguro Social (CCSS). La cobertura no es total debido a que algunas personas no inician terapia, abandonan el tratamiento o presentan efectos secundarios severos que les impide continuar.
Al empezar la pandemia, la Caja aceleró un plan para que los pacientes pudiesen retirar sus medicinas en 788 Ebais y 96 áreas de salud. También se activó la prescripción de recetas electrónicas desde el teléfono o sitio web, y se habilitó a domicilio de medicinas para pacientes crónicos.
Estas medidas buscaban evitar aglomeraciones en los hospitales nacionales y disminuir así el riesgo de contagio por el COVID-19. Sin embargo, esta estrategia no ha funcionado para todos. Los medicamentos no están llegando a tiempo a todos los centros de salud y Ebais como estaba previsto.
Según Agüero, hay pacientes que reciben sus medicinas hasta 15 días después de lo que indicaba su receta. “Estas personas colapsan emocionalmente, porque para ellos estar sin sus medicamentos es una sentencia de muerte”, señala.
Para intentar calmar la angustia por esta situación, hay quienes se acuestan muy temprano y duermen cuantas horas les sea posible. “Es su forma de protegerse de la muerte que anda afuera”, cuenta Agüero.


Rodolfo Leitón, presidente de la Asociación Esperanza Viva, ha vivido muchos años con VIH y lleva una vida normal de la mano de los medicamentos que le proporciona la Caja Costarricense de Seguro Social (CCSS). En su hogar, ubicado en Santa Ana, su madre Haydeé Hernández es su principal apoyo. Con ella comparte, entre otras cosas, el amor por los gatos. Foto por: Mayela LópezFoto: Mayela López
Diversos grupos afectados
¿Por qué se ha complicado tanto la distribución de medicamentos? Voceros de la CCSS indicaron que esto ocurre en ciertas áreas de salud y Ebais porque el personal a cargo no solicita a tiempo el envío de medicamentos al hospital correspondiente.
Según Antonio Solano Chinchilla, jefe del Servicio de Infectología del hospital Rafael Ángel Calderón Guardia, estas demoras no tienen justificación porque el despacho desde las farmacias a los centros de salud puede hacerse en 24 horas.
Los obstáculos para acceder a medicamentos son mayores fuera de la Gran Área Metropolitana, aclara Rosibel Zúñiga, presidenta de la Asociación Esperanza Viva (ASEV).


Rosibel Zúñiga, directora ejecutiva de la Asociación Esperanza Viva, participa en la reunión virtual «Elaboración Plan Estratégico Nacional de VIH (PEN) del periodo 2021-2026», en la sede de la asociación ubicada en San Cayetano, San José. Foto por: Mayela López
La estrategia de la CCSS no ha contemplado las necesidades de pacientes en comunidades indígenas, zonas alejadas de la GAM y en situación de pobreza, donde el acceso a internet y el uso de celulares es limitado y resulta muy complicado enterarse de cómo pedir la receta electrónica o cómo gestionar el envío de las medicinas al domicilio o al Ebais más cercano.
“Conocemos casos de gente incomunicada porque no tienen dinero para recargar el celular o que han buscado información por teléfono y no pueden esperar mucho tiempo porque se les acaba el saldo, entonces van a los hospitales y les dicen que no pueden darles allí sus medicamentos”, señala Agüero.
Por su parte, Gloria Terwes, coordinadora institucional del Programa VIH-Sida y Enfermedades de Transmisión Sexual de la CCSS, indica que pese a los esfuerzos institucionales, la emergencia sanitaria ha dificultado la atención de los pacientes de VIH y de otras patologías.
No obstante, afirmó que los casos de VIH “se han atendido bien”.
Los migrantes, en especial quienes están indocumentados o en condición de refugio, también tienen problemas para acceder a los antirretrovirales, ya que algunas entidades solo los atienden por correo. “Los extranjeros vienen diagnosticados, pero con poca dosis de medicamento y les toca esperar más tiempo para ser atendidos”, refiere Manuel Agüero.
Según datos al 2017 de la Dirección de Vigilancia del Ministerio de Salud, en el país hay más de 300 migrantes en terapia antirretroviral.
Una de ellos es Maritza González* (se usa otro nombre para proteger su identidad), quien llegó al país desde Cuba a finales de septiembre del 2019, con suficientes medicamentos para cinco meses. Creyó que le alcanzarían mientras tramitaba su solicitud de refugio, el permiso de trabajo y un seguro médico estatal.
En medio de esa gestión, brotó el COVID-19 y debió aguardar cinco meses para recibir el tratamiento con la CCSS.
En el Hospital México me dieron cita para el 26 de abril, pero después me llamaron y la cambiaron para el 20 de mayo. El día de la cita me hicieron exámenes, placas y me dieron pastillas para la ansiedad. Tuve que esperar un mes más por los antirretrovirales. ¡Aguanté cinco meses sin ellos! El día que me los dieron casi fue una fiesta”, recuerda González. Para otros migrantes, la odisea por antirretrovirales continúa.
La reforma a la Ley General sobre el VIH-SIDA de 2019 faculta a la Caja a dar tratamiento a los extranjeros bajo una serie de condiciones: haber entrado en condición regular, en condición de visa humanitaria o de refugiado, y tener documentos de identificación.
No obstante, si una persona que incumple estos requisitos llega a Emergencias con una condición aguda, el seguro social le atenderá, aclara Gloria Terwes de la CCSS.


En la organización Transvida, creada para brindar ayuda a personas trans en diversos ámbitos, dos días a la semana (cuando las restricciones por la pandemia lo permiten) distribuyen condones y lubricantes a personas trans de diversas partes del país. En la foto, Jeanette Salgado, miembro de Transvida. Foto por: Mayela López
No hay desabasto según la Caja Costarricense
Las organizaciones como la Iglesia Luterana y la Asociación Esperanza Viva aseguran que las solicitudes de intervención de pacientes que perdieron su empleo han incrementado y, al no poder seguir pagando su seguro médico, tienen inconvenientes para continuar su terapia.
En otros casos, a los pacientes se les vence el seguro estatal y esto dificulta el acceso al tratamiento, indica Antonella Morales, directora de Transvida.
Sin embargo, la Ley General sobre el VIH-SIDA y la jurisprudencia de la Sala Constitucional establecen que la medicación no puede interrumpirse por morosidad y debe garantizarse a pacientes pobres o en indigencia, sin importar la nacionalidad.
La doctora Terwes reconoce estos derechos, pero recuerda que los pacientes también tienen obligaciones. Por ejemplo, resalta que si dejan de pagar el seguro, el servicio de salud no les puede atender de inmediato hasta hacer un estudio de cada caso. El tratamiento se les brindará, pero deberán buscar un arreglo de pago con la CCSS.
Costa Rica dispone de una reserva de tres meses para atender un eventual desabasto de antirretrovirales en el mundo y está gestionando pedidos a los fabricantes con antelación.
“Se cuenta con inventarios suficientes para cubrir aproximadamente tres meses de consumo en la mayoría de los casos. En la actualidad no hay desabastecimiento, sin embargo, sí se han enfrentado retrasos en las entregas, influenciados por la emergencia del COVID-19 a nivel mundial”, respondió el Sub-Área de Programación de la Dirección de Aprovisionamiento de Bienes y Servicios de la Gerencia de Logística de la CCSS.
Aunque no existe riesgo de desabastecimiento, ante el temor de quedarse sin la medicina que necesitan, muchos pacientes reviven la angustia que experimentaron cuando les dieron su diagnóstico de VIH.
“Aguanté cinco meses sin antirretrovirales”
A mí me diagnosticaron VIH muy jovencita: a los 16 años. Tengo 20 años viviendo con esto y el tratamiento que recibí en Cuba fue lo que me mantuvo en stand by la vida entera”.
Ella es Maritza González, aceptó contarnos su experiencia con la condición de no revelar su identidad. Llegó a San José en septiembre de 2019 con ayuda de un coyote, y pidió refugio.
“En mi país, trabajas y trabajas y no ves resultados así que me decidí a vender todas las cosas de la casa y saqué visa para irme a Nicaragua con la intención de cruzar por tierra a Costa Rica”, cuenta Maritza.
“Mi esperanza era conseguir, lo más pronto posible, un seguro médico, la medicación y un trabajo. Para todo eso había que hacer trámites y esperar. Yo traje tratamiento por cinco meses, pero se acabó en febrero”.
Para mediados de marzo, cuando se declara el estado de emergencia por el COVID-19 en el país, ya tenía casi dos meses sin tomar antirretrovirales y la situación se complicó más. Estaba muy nerviosa.
“Veía las noticias de todos los muertos en el mundo y me animé a ir al hospital México para buscar antirretrovirales. Ese día me di cuenta de que ya me habían asegurado por el Estado”.
Maritza recuerda que le dieron una cita para el 26 de abril, y luego se la cambiaron para el 20 de mayo. “Ese día me hicieron exámenes y solo me dieron pastillas para la ansiedad. Los antirretrovirales me los dieron, por fin, a inicios de julio. Tuve mucho susto, todo el tiempo tuve susto”.
Cuando le cambiaron la cita y le dijeron que tenía que esperar, “me entró una gran desesperación”, dice. “Bajé de peso descomunalmente, sufrí mucho dolor de cabeza, imagino que de tanto pensar lo que la falta de medicamentos podría hacerle a mi organismo si me agarraba el COVID-19”.







Comentarios